Choroba zwyrodnieniowa stawów jest jedną z najczęstszych chorób układu ruchu o wieloczynnikowej i nie do końca jasnej etiologii. Jest to choroba przewlekła, niezapalna, która prowadzi do destrukcji chrząstki stawowej oraz podchrzęstnej warstwy kości. Rozwój choroby wiąże się z dolegliwościami bólowymi, ograniczonymi możliwościami ruchowymi oraz sprawnością, co przekłada się na funkcjonowanie w życiu codziennym. W przebiegu choroby zwyrodnieniowej dochodzi nie tylko do niszczenia chrząstki, ale w konsekwencji zmian degeneracyjnych uruchamiają się procesy naprawcze w warstwie podchrzęstnej. Wynikiem tych procesów są nowe masy kostne, tzw. osteofity czyli wyrośla kostne, które powstają na granicy chrzęstno-kostnej. Obecność osteofitów pozwala określić kierunek działania sił przeciążających oraz wskazać miejsca najbardziej obciążone. Reklama
Etapy choroby zwyrodnieniowej
Choroba zwyrodnieniowa przebiega w kilku etapach, początkowo nie dając znacznych objawów, ale w miarę upływu czasu dolegliwości ulegają nasileniu.
W pierwszym etapie choroby charakterystyczne jest występowanie bólu w trakcie i po wysiłku fizycznym, dolegliwości nie występują natomiast w spoczynku.
Rozwijająca się choroba prowadzi do zmian w strukturze oraz pojawiania się bólu także w spoczynku. Chroniczny ból powoduje unikanie aktywności, które go nasilają i w związku z tym, dochodzi do stopniowego spadku siły mięśniowej oraz ograniczenia zakresu ruchomości w stawie. Poza bólem dochodzą kolejne objawy choroby:
- obrzęk stawu
- stan zapalny tkanek okołostawowych
- wysięk
- trzeszczenia w stawie (w czasie ruchu)
- zniekształcenie obrysów stawu
Zmiany w stawie widoczne są także na zdjęciach RTG. W zależności od stopnia zaawansowania, stwierdza się:
- zwężenie szpary stawowej
- wyrośla kostne na brzegach stawowych
- ubytki tkanki kostnej
- pogrubienia w obrębie warstwy podchrzęstnej
Reklama
Przyczyny choroby zwyrodnieniowej stawów
Choroba zwyrodnieniowa stawów ze względu na częstość występowania została uznana za chorobę cywilizacyjną. Schorzenie dotyka przede wszystkim osoby starsze ( aż 85% w wieku 75-79 lat) ale także coraz częściej osoby młode (około 4-5% w wieku 18-24 lat). Istnieje wiele czynników, które mogą wywołać chorobę w każdym wieku.
Pod względem etiologicznym artrozę dzieli się na:
- pierwotną – czynnik wywołujący chorobę jest nieznany.
- wtórną – czynnikami wywołującymi chorobę są: urazy, zaburzenia biomechaniczne, wady wrodzone, przebyte choroby czy zaburzenia hormonalne.
Zdecydowanie częściej występuje postać wtórna, która jest konsekwencją prowadzonego stylu życia. Powiedzenie „na choroby pracuje się całe życie” w tym przypadku jest bardzo prawdziwe, gdyż zmiany w chrząstce stawowej zachodzą przez wiele lat. W przypadku osób młodych, do najczęstszych przyczyn artrozy zalicza się: wypadki komunikacyjne, wszelkie urazy w obrębie narządu ruchu, wrodzone wady wpływające na zaburzenia biomechaniczne oraz intensywna aktywność fizyczna. Natomiast tak duży odsetek zachorowań wśród osób starszych, spowodowany jest przede wszystkim wydłużeniem życia populacji, ale także prowadzonym stylem życia: nadwaga, brak aktywności lub zbyt obciążająca aktywność fizyczna, używki, stres, przyjmowanie leków zaburzających ukrwienie w obrębie stawów, a także brak świadomości jak dbać o stawy w codziennym życiu.
Czynniki predysponujące do wystąpienia choroby zwyrodnieniowej:
- wiek
- czynniki genetyczne
- płeć żeńska
- nadwaga
- niedobór estrogenów
- niedobór odżywiania
- powtarzające się przeciążenia
- duża gęstość kości – zwiększa ryzyko wystąpienia zmian wytwórczych
- niestabilność stawu oraz osłabienie mięśni okołostawowych
Najczęstsze lokalizacje zmian zwyrodnieniowych
- staw biodrowy – koksartroza
- staw kolanowy – gonartroza
- stawy kręgosłupa – spondylo-artroza
- staw łokciowy
- stawy międzypaliczkowe rąk i stóp
- staw skokowy
- staw ramienno-łopatkowy – omartroza
Reklama
Gonartroza – choroba zwyrodnieniowa stawu kolanowego
Staw kolanowy łączy ze sobą kość udową z kością piszczelową, umożliwiając zginanie i prostowanie kolana, a także ruchy rotacyjne przy zgiętym stawie. Powierzchnie stawowe utworzone są przez:
- kłykieć boczny kości udowej tworzący powierzchnię stawową dla kłykcia bocznego kości piszczelowej
- kłykieć przyśrodkowy kości udowej tworzący powierzchnię stawową dla kłykcia przyśrodkowego kości piszczelowej
- kłykieć boczny kości udowej tworzący powierzchnię stawową rzepkową boczną
- kłykieć przyśrodkowy kości udowej tworzący powierzchnię stawową rzepkową przyśrodkową
Powierzchnie stawowe pokryte są warstwą chrząstki szklistej (około 5-7mm), która jest wyspecjalizowaną tkanką łączną. Chrząstka zbudowana jest aż w 70-80% procentach z wody, pozostałe składniki tworzące chrząstkę to: kolagen, tłuszcze, glikoproteiny oraz chondrocyty. Chrząstka nie zawiera naczyń krwionośnych i limfatycznych, przez co jej odżywianie zachodzi głównie z płynu maziowego. Przenikanie substancji odżywczych ma miejsce podczas ruchu stawu, wówczas składniki wnikają do chrząstki.
Chrząstka stawowa spełnia istotną rolę w stawie, ponieważ przyjmuje na siebie obciążenia, pełniąc rolę amortyzatora. Podczas obciążania stawu, chrząstka rozkłada działające siły na większą powierzchnię, dzięki czemu zmniejsza się ich oddziaływanie. Chrząstka umożliwia także płynny ruch w stawie, zabezpieczając przed tarciem sąsiadujących struktur kostnych.
Badania pokazują, iż gonartroza dotyczy już co piątego Europejczyka i aż 60% zmian zwyrodnieniowych w obrębie kolan spowodowanych jest urazami, przeciążeniami aparatu ruchu, a także niehigienicznym stylem życia. Związane jest to z tym, iż staw kolanowy jest zdecydowanie najczęściej uszkadzanym stawem, a wynika to z tego, że większość czynności dnia codziennego oraz aktywności fizycznych mocno obciąża struktury kolana.
Reklama
Przyczyny gonartrozy
Gonartroza, tak jak zmiany zwyrodnieniowe w obrębie innych stawów występuje w konsekwencji pewnych czynników. Do ogólnych przyczyn zalicza się: nadwagę, brak aktywności lub zbyt intensywna aktywność, a także powtarzające się przeciążenia. Natomiast wśród przyczyn charakterystycznych dla zmian w obrębie stawów kolanowych wyróżnia się:
- zaburzenia biomechaniczne w obrębie kończyn dolnych – płaskostopie, koślawość i szpotawość kolan
- stany zapalne błony maziowej – wywołane boreliozą lub zakażeniami wirusowymi i bakteryjnymi
- choroby reumatyczne
- nieleczone urazy w obrębie łąkotek czy więzadeł stawu kolanowego
Wymienione powyżej przyczyny prowadzą do nieprawidłowego funkcjonowania stawu, nadmiernego obciążania struktur stawowych i w konsekwencji do degeneracji chrząstki stawowej.
Objawy gonartrozy
Zmiany zwyrodnieniowe nie zawsze objawiają się bólem, zwłaszcza w początkowym stadium. Pojawiają się inne, typowe dla tego typu zmian objawy:
- poranna sztywność stawów
- ograniczenie ruchomości stawu kolanowego – niemożność pełnego wyprostu oraz zgięcia
- obrzęki i ocieplenie stawów kolanowych po wysiłku fizycznym
- słyszalne trzaski w stawie podczas ruchu
- uczucie osłabienia kończyny dolnej, zwłaszcza podczas wchodzenia/schodzenia po schodach
Pojawiająca się bolesność świadczy o większym zaawansowaniu zmian zwyrodnieniowych. Dolegliwości bólowe występują najczęściej po nadmiernej aktywności oraz podczas wykonywania ruchów zgięcia i prostowania w dużych zakresach.
Reklama
Leczenie choroby zwyrodnieniowej stawu kolanowego
Leczenie zmian zwyrodnieniowych zależne jest od stopnia zmian degeneracyjnych oraz od przyczyn, które zapoczątkowały chorobę.
W pierwszych stadiach stosuje się leczenie zachowawcze, które oparte jest o zmianę stylu życia, redukcję wagi ciała, farmakoterapię a także wprowadzenie rehabilitacji. W leczeniu farmakologicznym wykorzystuje się niesteroidowe leki przeciwzapalne (NLPZ), leki wspomagające regenerację chrząstki szklistej oraz iniekcje dostawowe np. kwasem hialuronowym (wspomaganie metabolizmu chrząstki). Postępowanie rehabilitacyjne ma na celu poprawę funkcji stawu poprzez eliminację zaburzeń biomechanicznych, redukcję bólu i stanu zapalnego, a także odzyskanie prawidłowej ruchomości w stawie oraz siły mięśni okołostawowych.
W terapii wykorzystuje się zabiegi z zakresu fizykoterapii: laseroterapia, elektroterapia, magnetoterapia, krioterapia oraz postępowanie oparte o ćwiczenia i terapie manualną.
Leczenie operacyjne
Bardziej zaawansowane zmiany wymagają interwencji chirurgiczne. Rodzaj zabiegu zależy od stopnia zmian i deformacji. Najczęstszą formą oraz najmniej inwazyjną jest artroskopia, jednak czasami konieczne są bardziej rozległe zabiegi, jak osteotomia korekcyjna. Zdecydowanie najbardziej obciążającym i nieodwracalnym zabiegiem jest alloplastyka stawu, czyli wymiana stawu na sztuczny.
Zabiegi można podzielić na: zabiegi na chrząstce stawowej oraz zabiegi usuwające inne nieprawidłowości w obrębie stawu kolanowego.
Zabiegi na chrząstce stawowej:
- Shaving – usuwanie uszkodzonych fragmentów chrząstki, z pozostawieniem części nieuszkodzonych. Jest to zabieg wykonywany przy niewielkich zmianach w obrębie chrząstki.
- Nawiercanie głębokich ubytków – zabieg polega na nawierceniu otworów na głębokości około 4mm w odległości około 5mm od siebie. Przez otwory wypływa krew szpikowa, tworząca skrzep, który następnie ma zdolność przekształcania się w chrząstkę włóknistą. Chrząstka włóknista nie posiada takich samych właściwości jak chrząstka szklista, ale częściowo poprawia amortyzację i ruchomość stawu oraz osłania część podchrzęstną.
- Abrazja – zabieg wykonywany przy bardzo rozległych uszkodzeniach chrząstki ze znacznym stwardnieniem warstwy podchrzęstnej kości. Zabieg polega na usunięciu zgrubiałej części kości, co umożliwia wydostanie się na powierzchnię krwi szpikowej, która utworzy na powierzchni skrzep, przekształcający się w chrząstkę włóknistą. Bardzo ważnym elementem zabiegu jest odciążenie kończyny dolnej przez minimum 6-8 tygodni – jest to czas potrzebny do przekształcenia się skrzepu w chrząstkę. Wcześniejsze obciążanie kończyny może prowadzić do starcia skrzepu i odsłonięcia warstwy podchrzęstnej.
- Autogenny przeszczep chrzęstno-kostny – zabieg polegający na usunięciu uszkodzonej chrząstki, pobraniu chrząstki z nieobciążanych powierzchni stawu i przeszczepieniu w miejsce z
Zabiegi usuwające nieprawidłowości w obrębie kończyn dolnych:
- Zabieg w obrębie łąkotek – w zależności od rozległości urazu, zabieg polega na zszyciu łąkotki lub usunięciu uszkodzonych fragmentów.
- Rekonstrukcja więzadeł stawu kolanowego – w obrębie stawu kolanowego znajduje się kilka więzadeł, które zapewniają stabilność. Całkowite zerwanie więzadła wymaga jego rekonstrukcji. W zależności od możliwości, wykorzystuje się przeszczepy autogenne – materiał z innego więzadła lub ścięgna oraz przeszczepy z materiałów sztucznych.
- Korekta zaburzeń osi kończyny dolnej (osteotomia korekcyjna) – zabiegi dotyczą najczęściej leczenia koślawości i szpotawości kolan. W obu przypadkach dochodzi do znacznego obciążania powierzchni stawowej po jednej stronie stawu. Zabieg w przypadku szpotawości i koślawości polega na przecięciu kości piszczelowej bezpośrednio pod stawem kolanowym (strona boczna/przyśrodkowa), oddaleniu odłamów kostnych i ustabilizowaniu ich za pomocą metalowej płytki.
- Korekta przemieszczonej rzepki – zabieg polega na nacięciu torebki stawowej (strona przyśrodkowa lub boczna) lub plastyce troczków rzepki w celu przywrócenia ruchu rzepki po prawidłowym torze.
Reklama
Leczenie operacyjne stanowi pierwszy etap postępowania, a jego nieodłączonym elementem jest rehabilitacja pozabiegowa. Czas wdrażania oraz intensywność prowadzonego postępowania uzależniona jest od rozległości zabiegu.
W przypadku zabiegów, w których obciążanie kończyny jest zabronione, w pierwszym etapie zalecane jest:
- zimne okłady
- elewacja kończyny (uniesienie)
- stosowanie leków przeciwzakrzepowych
- zabiegi o działaniu przeciwzapalnych – magnetoterapia, laseroterapia
- zabiegi z zakresu elektroterapii (elektrostymulacja) – odbudowa masy i siły mięśniowej
- ćwiczenia izometryczne
- ćwiczenia bierne i wspomagane w odciążeniu – poprawa zakresu ruchomości
W drugim etapie, kiedy obciążanie kończyny jest już możliwe, wprowadza się intensywniejsze ćwiczenia w pozycji obciążania. Na tym etapie, główne cele to odzyskanie fizjologicznych zakresów ruchomości, poprawa siły mięśniowej oraz stabilizacji stawu. W postępowaniu wykorzystuje się:
- ćwiczenia poprawiające elastyczność mięśni oraz zakres ruchu (rozciąganie, techniki PIR)
- ćwiczenia izometryczne
- rower stacjonarny – trening wytrzymałościowy dla mięśni kończyny dolnej. Ustawienie wysokości siodełka pozwala na regulację kąta zgięcia w stawie.
- Ćwiczenia z oporem zewnętrznym
- Ćwiczenia koordynacyjne
- Ćwiczenia propriocepcji – wykorzystanie zmniejszonej płaszczyzny podparcia, niestabilnego podłoża do kształtowania „czucia stawowego”.
Intensywność ćwiczeń dostosowywana jest indywidualnie, głównymi wyznacznikami powinny być: odczucia pacjenta, pojawiający się ból w trakcie i po aktywności oraz obrzęk po ćwiczeniach. Prowadzona terapia nie powinna prowokować dolegliwości bólowych, jeśli ból pojawia się, należy przerwać ćwiczenie i wrócić do wersji łatwiejszej. Podobnie sytuacja wygląda z obrzękiem, jeśli po zakończonej terapii pojawia się obrzęk, świadczy to najczęściej o zbyt dużym obciążeniu kończyny dolnej. Należy wówczas zmniejszyć intensywność ćwiczeń.
Reklama
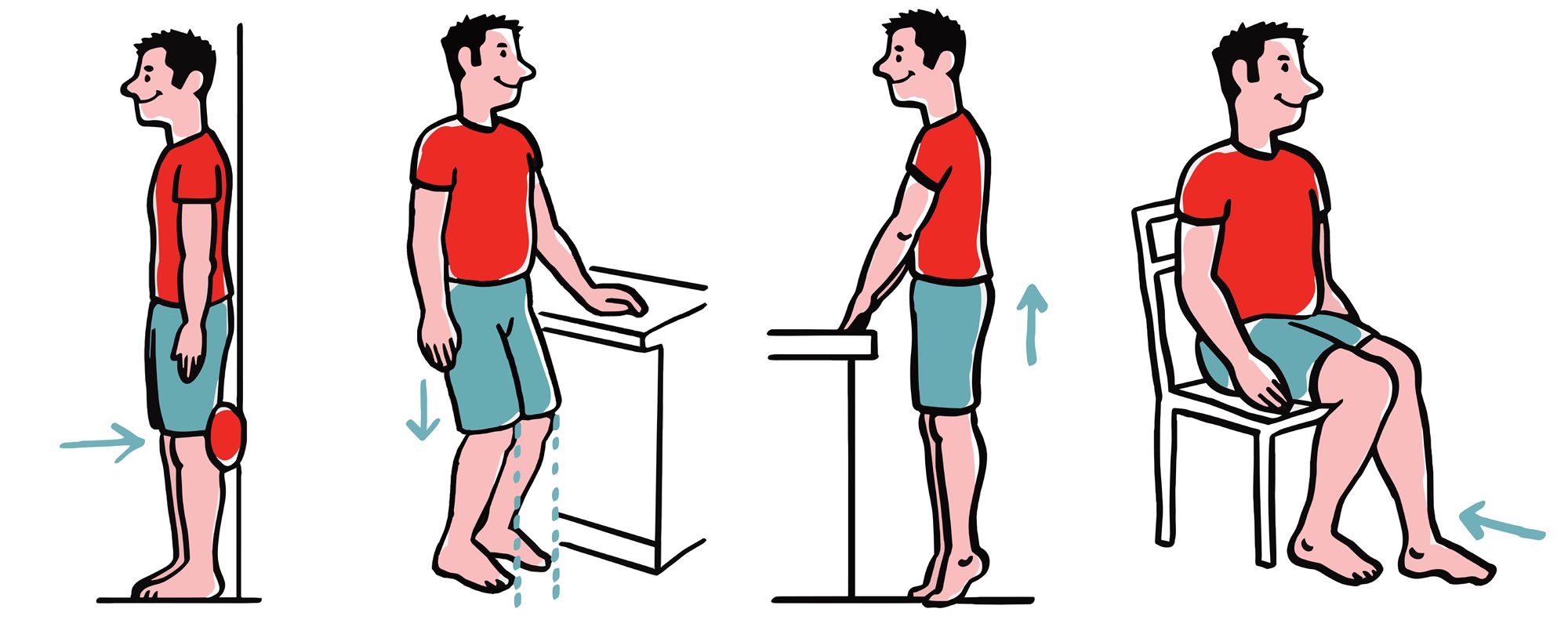
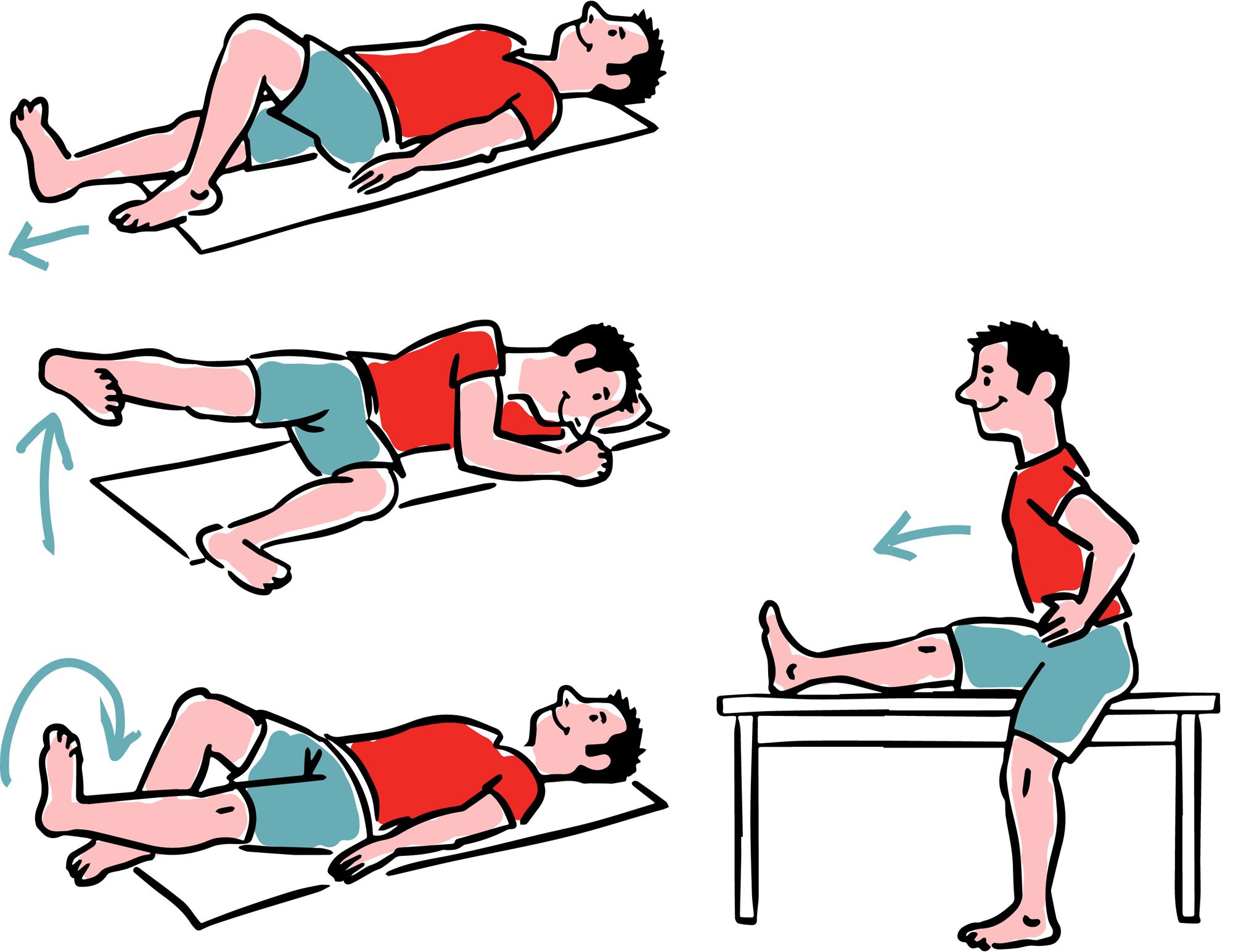
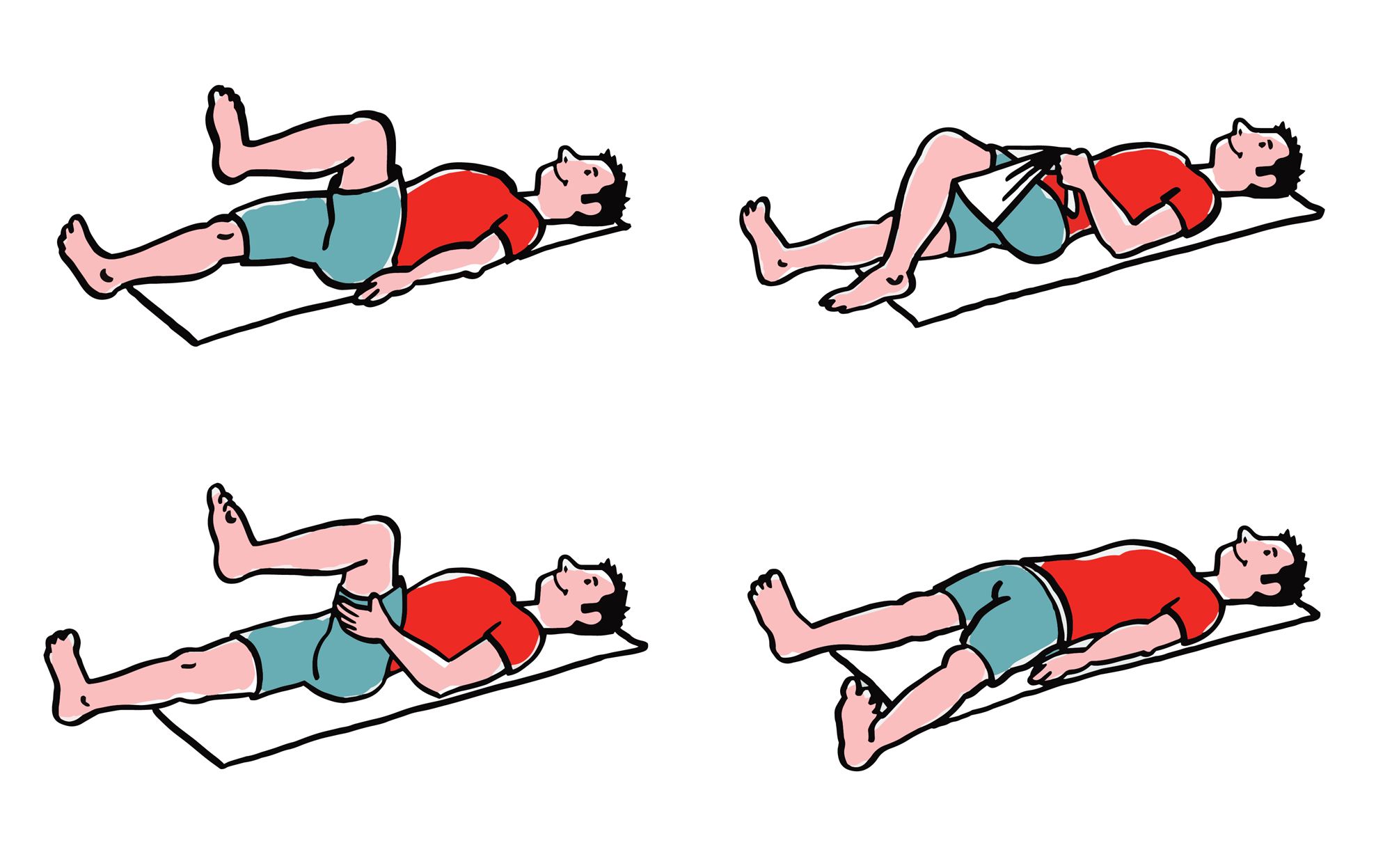
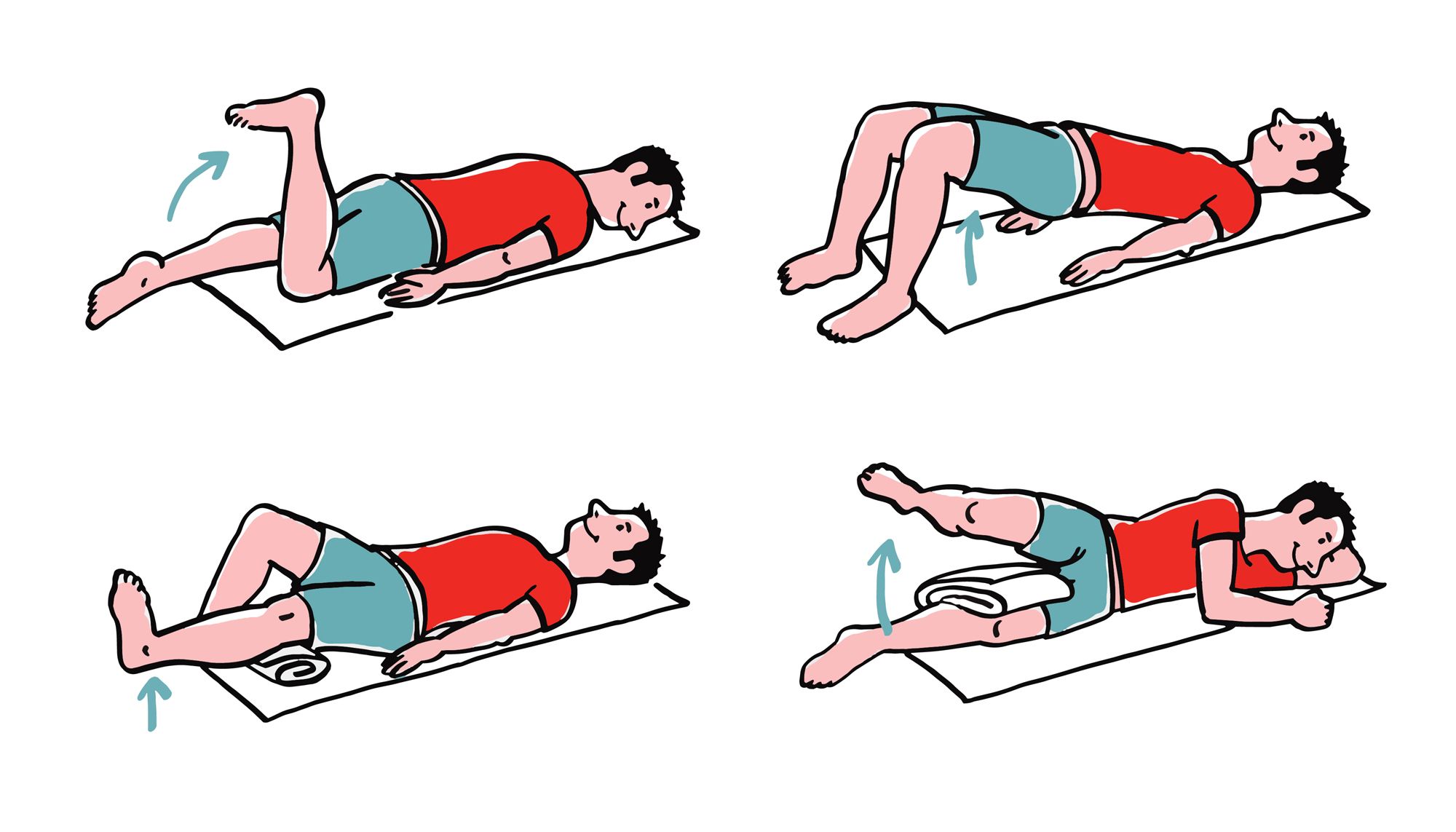
Przykładowe ćwiczenia wzmacniające dla stawu kolanowego
Autor:
mgr Katarzyna Kumor
fizjoterapeuta