Opis choroby
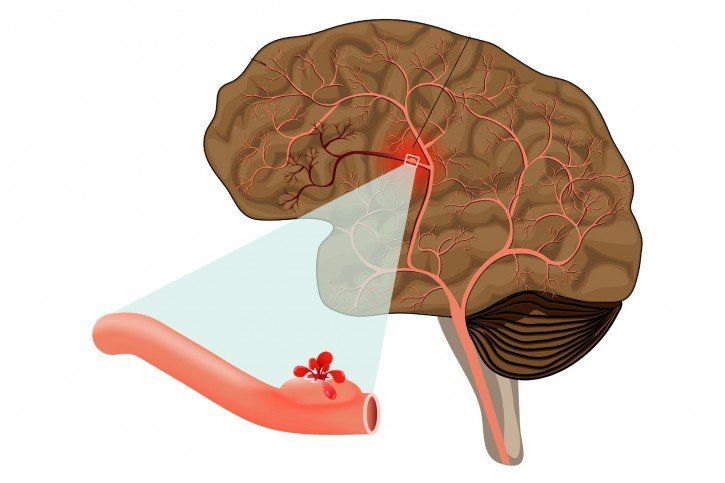
Udar krwotoczny mózgu to schorzenie, które w języku potocznym bywa często nazywane wylewem mózgowym lub wylewem krwi do mózgu. Obok udaru niedokrwiennego, związanego z drastycznym ograniczeniem dopływu tlenu i substancji odżywczych do określonych rejonów mózgu, udar krwotoczny jest jedną z najczęstszych przyczyn zgonów i inwalidztwa u osób dotychczas zdrowych. Według badań epidemiologicznych w Polsce współczynnik zapadalności na udar wynosi 177/100 000 mieszkańców u mężczyzn i 125/100 000 u kobiet, śmiertelność zaś - 65/100 000. W tej grupie 15-20% przypadków stanowią udary krwotoczne. Mogą one występować w każdym wieku, ale najczęściej pojawiają się pomiędzy 50 a 70 rokiem życia. Najprostszą definicją udaru krwotocznego jest wynaczynienie krwi w obrębie mózgowia, na skutek pęknięcia naczynia.
Reklama
Objawy
Rozerwane, krwawiące naczynie powoduje ostre niedokrwienie tkanki nerwowej, któremu towarzyszy powiększający się krwiak oraz równie szybko rozprzestrzeniający się obrzęk mózgu. Pojawia się zespół wzmożonego ciśnienia śródczaszkowego, na skutek braku możliwości rozprężania się kości czaszki i wzajemnego ucisku struktur mózgowia oraz gromadzącej się krwi. Jest to stan bezpośredniego zagrożenia życia chorego. Do jego objawów zalicza się spowolnienie psychoruchowe, bóle głowy (chorzy, którzy przebyli krwotoczny udar mózgu opisują ból jako najsilniejszy, jakiego doświadczyli w życiu), chlustające wymioty (najczęściej poranne, niezależne od spożytych pokarmów), objawy deficytów neurologicznych w postaci niedowładów, zaburzeń mowy o typie afazji (niemożność mówienia lub rozumienia mowy), uogólnione napady drgawkowe, zaburzenia oddechowe, aż do zatrzymania krążenia i oddechu. W rokującej najgorzej, ostrej postaci udaru krwotocznego dochodzi do tak zwanej „burzy wegetatywnej” , w której skład wchodzą wahania tętna, ciśnienia tętniczego, zaburzenia pniowe oddechu i temperatury. Nagle dochodzi do utraty przytomności, porażenia połowiczego, zwrotu gałek ocznych w kierunku ogniska krwotocznego oraz zaburzeń przytomności.
Reklama
Przyczyny
Do krwotoków mózgowych dochodzi przede wszystkim na skutek pęknięcia mikrotętniaków w przebiegu choroby nadciśnieniowej. Ponad 50% udarów krwotocznych wiąże się z nadciśnieniem tętniczym, a u chorych w wieku ponad 70 lat najczęstszą jego przyczyną jest mózgowa angiopatia amyloidowa (gromadzenie się patologicznego białka- amyloidu w obrębie naczyń). Czynnikiem ryzyka jest też nadużywanie alkoholu, prowadzące m.in. do nadciśnienia nerkopochodnego z powikłaniami naczyniowymi oraz wywiad rodzinny w kierunku krwotocznych udarów mózgu. Istotny udział mają także przyczyny związane z nadmiernym stopniem antykoagulacji (nadmiernym rozrzedzeniem krwi)- wrodzone i nabyte skazy krwotoczne, a także powikłania stosowania leków przeciwkrzepliwych.Rzadziej do udaru krwotocznego może dojść w przebiegu nowotworów złośliwych lokalizujących się w obrębie ośrodkowego układu nerwowego: glejaka wielopostaciowego lub przerzutów do mózgu (np. czerniaka, raka nerki).
Reklama
Rozpoznanie
Diagnoza udaru (niedokrwienny czy krwotoczny) i jego etiologia (zakrzepowa, zatorowa, hemodynamiczna) musi być postawiona szybko. Złotym standardem w rozpoznawaniu typu udaru jest w tej chwili badanie tomografii komputerowej głowy, które jest wykonywane wszystkim chorym prezentującym objawy zbliżone do tych obserwowanych w udarze mózgu. Badanie rezonansu magnetycznego (RM) jest metodą równie skuteczną, ale ze względu na mniejsze rozpowszechnienie aparatury medycznej tego typu, szczególnie w warunkach izby przyjęć, stosuje się go o wiele rzadziej w trakcie wstępnej diagnostyki udaru. Rozszerzenie diagnostyki może być konieczne w przypadku podejrzewania malformacji naczyniowych.
U chorych przyjmowanych do szpitala z powodu udaru wykonuje się też następujące badania krwi: morfologię, koagulogram, oznaczenia elektrolitów, glikemii, kreatyniny i aminotransferaz oraz wysycenia krwi tlenem, a także badanie elektrokardiograficzne (EKG).
Leczenie
Pacjent z udarem krwotocznym mózgu musi być traktowany podobnie jak chory z podejrzeniem zawału serca — wymaga natychmiastowej, specjalistycznej pomocy medycznej. Po rozpoznaniu chory z udarem powinien być leczony na oddziale/pododdziale udarowym, a w szczególnych przypadkach na oddziale intensywnej terapii lub neurochirurgii, kiedy wymaga leczenia operacyjnego. Leczenie na oddziale/pododdziale udarowym z zastosowaniem intensywnej terapii pozwala obniżyć śmiertelność wczesną (30-dniową) do 28–38%.Stosowane są leki zmniejszające obrzęk mózgu, ale ich wartość w udarze krwotocznym nie została udowodniona tak dobrze, jak w udarze niedokrwiennym. Do głównych metod farmakologicznego leczenia nadciśnienia wewnątrzczaszkowego należy kontrolowana hiperwentylacja, osmoterapia oraz leczenie barbituranami. Podobnie jak w udarze niedokrwiennym nie powinno się gwałtownie obniżać ciśnienia krwi. Obszar krwotoku otoczony jest bowiem strefą niedokrwienia powstającą w wyniku obrzęku okolicznych tkanek . Spadek ciśnienia tętniczego krwi powoduje poszerzenie tego obszaru i większe spustoszenia w obrębie mózgu. Redukcja ciśnienia tętniczego powinna być stopniowa i nie może być większa niż 20% wyjściowej wartości. Obniżenie ciśnienia uzyskuje się przy użyciu preparatów stosowanych dożylnie. U osób z wywiadem choroby nadciśnieniowej lub objawami przewlekłego nadciśnienia tętniczego ciśnienie tętnicze należy obniżyć, jeżeli przynajmniej w dwóch pomiarach dokonanych w odstępie 2 min lub dłuższym wartość skurczowa przekracza 180 mm Hg i/lub rozkurczowa przekracza 105 mm Hg. Należy dążyć do optymalnych wartości 170/100 mm Hg lub średniego ciśnienia 125 mm Hg. Uosób bez choroby nadciśnieniowej w wywiadzie należy obniżać ciśnienie tętnicze, jeżeli wartość skurczowa jest wyższa niż 160 mm Hg i/lub rozkurczowa jest wyższa niż 95 mm Hg. Jeżeli nadciśnienie jest leczone, należy dążyć do optymalnych wartości 150/90 mm Hg lub średniego 110 mm Hg.
Równie ważna jest profilaktyka i leczenie powikłań neurologicznych (wtórne krwawienia , napady padaczkowe) i ogólnoustrojowych (np. zachłystowe zapalenie płuc, infekcje, odleżyny, zakrzepica żył głębokich, zatorowość płucna).W indywidualnych przypadkach postępowaniem z wyboru może okazać się leczenie operacyjne.
Reklama
Fizjoterapia
Rehabilitacja czynna powinna być rozpoczęta tak szybko, jak to możliwe, natychmiast po uzyskaniu stabilizacji stanu ogólnego pacjenta , gdyż nie ma dowodów na szkodliwość bardzo wczesnej mobilizacji (poniżej 24 godzin), w tym pionizacji u pacjentów zarówno z udarem niedokrwiennym, jak i krwotocznym. Optymalny czas usprawniania chorego to pierwsze 3–6 miesięcy od momentu zachorowania, dlatego powinno się dążyć do maksymalnego wykorzystania tego czasu.Wcześnie rozpoczęta rehabilitacja ruchowa nie tylko prowadzi do mniejszego inwalidztwa po udarze, ale także ma ogromne znaczenie w zapobieganiu powikłaniom okołoudarowym np. infekcjom dróg oddechowych, zmianom zakrzepowo-zatorowym. Rehabilitacja ruchowa, rehabilitacja mowy i terapia zajęciowa dodatkowo wpływają bardzo pozytywnie na nastrój chorego i zmniejszają jego poczucie bezradności oraz bezużyteczności, jakie często towarzyszy osobom dotąd sprawnym.Rehabilitacja powinna być prowadzona przez interdyscyplinarny zespół rehabilitacyjny (lekarz neurolog oraz specjalista rehabilitacji medycznej, fizjoterapeuta, logopeda, neuropsycholog, terapeuta zajęciowy, pielęgniarka, opiekun socjalny) który powinien ściśle współpracować z lekarzem prowadzącym. Należy ją kontynuować pod kierunkiem fizjoterapeuty po wypisaniu chorego do domu, we współpracy z rodziną pacjenta. W rehabilitacji należy uwzględniać doskonalenie praktycznych czynności. Usprawnianie powinno obejmować zaburzenia funkcji poznawczych oraz zmiany w zachowaniu. Ten zakres rehabilitacji jest realizowany przez neuropsychologów. Zaleca się przesiewowe badanie w kierunku depresji u wszystkich pacjentów rehabilitowanych z powodu udaru mózgu.Fizjoterapeuci nie powinni ograniczać swojej interwencji do jednej koncepcji, czy metody, ale dobierać środki terapeutyczne najbardziej przydatne dla danego pacjenta. Kinezyterapia jest jednym z czynników zmniejszających ryzyko wystąpienia powtórnego udaru, a prowadzona w niepełnym zakresie zwiększa ryzyko wtórnych powikłań – przede wszystkim zakrzepowo-zatorowych i zapalnych. Fizykoterapia nigdy nie może być stosowana kosztem zmniejszenia zabiegów kinezyterapii. Ma ona jedynie wartość uzupełniającą.
Rokowanie
Rokowanie w udarze krwotocznym, w dużej mierze zależy od wieku pacjenta, chorób dodatkowych, na jakie cierpi, a także od rozległości samego udaru oraz czasu, w jakim została udzielona pomoc medyczna. Część pacjentów, którzy przetrwają ostrą fazę, wymaga stałej opieki. Inni potrzebują pomocy w niektórych codziennych czynnościach.Śmiertelność w udarze krwotocznym szacuje się na około 40- 60% w ciągu 30 dni po udarze. Dla chorych, którzy przeżyją pierwszy miesiąc po epizodzie wynaczynienia, rokowanie polepsza się.Najpoważniejszymi powikłaniami udaru krwotocznego są: krwawienie nawrotowe, krwotok wewnątrzkomorowy oraz obrzęk mózgu. Nawrotowe krwawienie zwykle występuje w pierwszych kilku godzinach udaru, częściej gdy przy przyjęciu do szpitala ciśnienie tętnicze przekracza 160 mm Hg. Obrzęk mózgu nierzadko pojawia się w pierwszych dniach krwawienia i może narastać aż do 14. doby.
Profilaktyka
Udar mózgu to choroba, dla której możliwa jest profilaktyka. W przypadku udarów krwotocznych kluczowe znaczenie ma dążenia do obniżenia ciśnienia tętniczego do wartości uznawanych za normę dla danego wieku, płci i stanu zdrowia. Skuteczne leczenie nadciśnienia może zmniejszyć ryzyko udaru aż o 50%. Badanie ciśnienia tętniczego krwi jest nieodłącznym elementem badania lekarskiego, powinno być jednak być kontrolowane także przez samych pacjentów. Wahania ciśnienia rzadko są odczuwane jako istotny dyskomfort, dlatego chorzy tak rzadko zgłaszają się do lekarza tylko z powodu zbyt wysokiego ciśnienia tętniczego. Kontrola ciśnienia obejmuje nie tylko farmakoterapię, równie istotne jest także stosowanie diety umożliwiącej utrzymanie optymalnej masy ciała, regularny wysiłek fizyczny, zmniejszenie spożycia soli kuchennej oraz porzucenie nałogu tytoniowego.Nie jest możliwe wczesne zlokalizowanie naczynia w mózgu, które może ulec pęknięciu. Badaniami obrazowymi można uzyskać informację o nieprawidłowo zbudowanych naczyniach (malformacjach naczyniowych, jak tętniaki) znajdujących się w okolicy mózgu, które w razie pęknięcia powodują raczej krwotok podpajęczynówkowy (krew wylewa się do przestrzeni oponowej otaczającej mózg), nie udar krwotoczny.
Reklama
Podsumowanie
Udar krwotoczny stanowi 15-20% wszystkich udarów mózgu i wiąże się z gorszym rokowaniem co do przeżycia niż udar niedokrwienny. Do przyczyn udaru krwotocznego zalicza się głównie nadciśnienie tętnicze, ale także zwyrodnienia naczyniowe pojawiające się z wiekiem, nieprawidłowe uformowanie naczyń, nowotwory mózgu czy stany związane ze zmniejszoną krzepliwością krwi. Schorzenie to powstaje w wyniku wynaczynienia krwi do mózgu i związanego z tym uszkodzenia struktur układu nerwowego. Narastanie krwawienia prowadzi do zespołu wzmożonego ciśnienia śródczaszkowego. Do objawów udaru krwotocznego zalicza się niezwykle silny, nagły ból głowy, nudności, chlustające wymioty, narastające objawy neurologiczne (niedowłady, zaburzenia mowy, zaburzenia widzenia) oraz zaburzenia oddechu, rytmu serca, ciśnienia tętniczego i przytomności. Wystąpienie udaru jest stanem zagrożenia życia i wymaga pilnego przewiezienia pacjenta do specjalistycznego oddziału szpitalnego. Udar krwotoczny rozpoznawany jest poprzez badanie tomografii komputerowej, w razie potrzeby wsparte dodatkową diagnostyką. Leczenie udaru opiera się objawowej farmakoterapii nadciśnienia tętniczego, obrzęku mózgu oraz zapobieganiu powikłaniom: powtórnemu wynaczynieniu krwi, napadom padaczkowym, infekcjom, zatorowości, zaburzeniom wodno-elektrolitowym czy odleżynom. Nieocenioną wartość ma również wcześnie rozpoczęta wielotorowa rehabilitacja z udziałem wyspecjalizowanych zespołów medycznych.
Opracowała: lek. Sylwia Płusa